- Auteur Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:40.
- Laatst gewijzigd 2025-11-02 20:14.
Oorzaken van een hartinfarct: oorzaken en predisponerende factoren
De inhoud van het artikel:
- Hartaanval: oorzaken en risicofactoren
- Risicogroepen: invloed op de incidentie van geslacht, leeftijd en woonplaats
- Voorbodes van een hartinfarct
- Tekenen van een hartaanval
- De gevolgen van een uitgestelde hartaanval
- Eerste hulp
- Diagnostiek
- Behandelingstactieken
- Video
De oorzaak van een myocardinfarct, een acute hartziekte waarbij necrose optreedt, d.w.z. het afsterven van een deel van de hartspier, is de verstopping van bloedvaten door een trombus of embolie, waardoor de bloedstroom in de kransslagaders wordt verstoord, wat leidt tot onvoldoende bloedtoevoer naar het hart.
Myocardinfarct is een klinische vorm van ischemische hartziekte (IHD) - een levensbedreigende aandoening, het risico op overlijden is vooral hoog in geval van een uitgebreid infarct, vroegtijdige medische zorgverlening en het optreden van complicaties. Volgens statistieken vindt 15-20% van het totale aantal plotselinge sterfgevallen plaats door een hartinfarct. Ongeveer 20% van de patiënten overlijdt in de preklinische fase en in nog eens 15% van de gevallen vindt de dood plaats in het ziekenhuis. Het hoogste sterftecijfer is in de eerste dagen vanaf het begin van een aanval, daarom is het belangrijk om tijdig medische hulp te zoeken en zo vroeg mogelijk met de behandeling te beginnen.
Als er gedurende meer dan 20 minuten geen bloed naar de hartspier stroomt, treden er onomkeerbare veranderingen op, veroorzaakt door celdood, die de werking van het orgaan negatief beïnvloeden. De focus van necrose wordt vervolgens vervangen door bindweefsel (er wordt een litteken na het infarct gevormd), maar het bindweefsel heeft niet de eigenschappen die inherent zijn aan het spierweefsel van het hart, en daarom vindt volledig herstel na een hartaanval niet plaats, zelfs niet bij de meest gunstige ontwikkeling van gebeurtenissen.

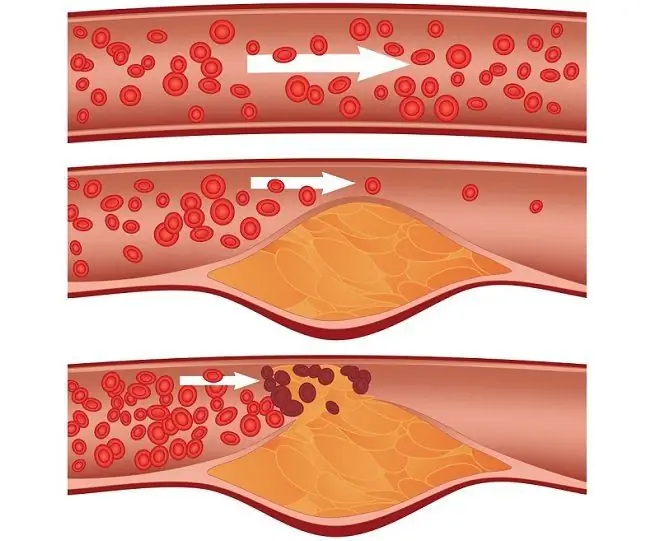
Atherosclerose van de kransslagaders - een directe oorzaak van een hartaanval
Hartaanval: oorzaken en risicofactoren
De belangrijkste redenen voor de ontwikkeling van een hartinfarct zijn:
- atherosclerose - cholesterolplaques in de bloedvaten breken af en komen met de bloedstroom de kransslagaders binnen, waardoor de bloedstroom erin wordt geblokkeerd;
- trombose - een trombus, zoals een cholesterolplaque, kan afbreken en het bloedvat binnendringen om bloed naar de hartspier te sturen met bloedstroom.
Een vreemd deeltje dat in de bloedbaan is terechtgekomen en een vat heeft geblokkeerd, wordt een embolie genoemd. Niet alleen cholesterolplaques en bloedstolsels kunnen als een embolie fungeren, maar ook vetweefsel, luchtbellen en andere vreemde deeltjes die tijdens een verwonding in de bloedbaan kunnen komen, inclusief de operatiekamer. Bovendien kan de oorzaak van een acuut myocardinfarct een spasme van bloedvaten zijn (ook tegen de achtergrond van ongecontroleerd gebruik van medicijnen of drugsgebruik).
Factoren die het risico op een hartaanval verhogen, zijn onder meer:
- genetische aanleg;
- hypercholesterolemie en hyperlipidemie veroorzaakt door stofwisselingsstoornissen als gevolg van ondervoeding of ziekten;
- arteriële hypertensie;
- diabetes;
- hypodynamie;
- zwaarlijvigheid;
- spanning;
- overwerk (zowel fysiek als psycho-emotioneel).
Een hartinfarct kan optreden als een complicatie van andere ziekten:
- misvormingen van de kransslagaders;
- kwaadaardige tumoren;
- aorta-aneurysma;
- ziekten die het endotheel van bloedvaten aantasten (vasculitis, systemische ziekten);
- syndroom van verspreide intravasculaire coagulatie, dat zich ontwikkelde tegen de achtergrond van infectieziekten, een afname van het circulerend bloedvolume, kwaadaardige bloedziekten, intoxicatie, enz.;
- mechanische en elektrische verwondingen, uitgebreide brandwonden.
Risicogroepen: invloed op de incidentie van geslacht, leeftijd en woonplaats
In de afgelopen jaren zijn er steeds meer gevallen van myocardinfarct gemeld bij jonge patiënten. De meest kwetsbare groep van de bevolking zijn mannen van 40 tot 60 jaar. In de leeftijdsgroep van 40-50 jaar ontwikkelt een hartaanval bij mannen zich 3-5 keer vaker dan bij vrouwen, wat wordt verklaard door de werking van vrouwelijke geslachtshormonen, waarvan een van de acties is om de vaatwand te versterken. Nadat vrouwen de menopauze ingaan (50 jaar en ouder), wordt de incidentie bij hen en bij mannen hetzelfde.

Meestal treedt een hartinfarct op bij mannen van 40-60 jaar oud.
Bij jonge patiënten is de oorzaak van een hartinfarct meestal hartafwijkingen en kransslagaders, bij ouderen - atherosclerotische veranderingen in de kransslagaders.
Vrouwen ontwikkelen vaker dan mannen een atypische vorm van hartinfarct, wat vaak leidt tot vroegtijdige opsporing van de ziekte en de meer frequente ontwikkeling van nadelige gevolgen bij hen, waaronder de dood, verklaart.
Inwoners van industrieel ontwikkelde landen en grote steden zijn gevoeliger voor het optreden van de ziekte, wat wordt verklaard door hun grotere vatbaarheid voor stress, frequente voedingsfouten en een minder gunstige milieusituatie.
Voorbodes van een hartinfarct
In het klinische beeld van de ziekte worden vijf perioden onderscheiden: pre-infarct, acuut, acuut, subacuut en postinfarct (littekens).
De plotselinge ontwikkeling van een hartaanval wordt slechts in 43% van de gevallen opgemerkt, bij andere patiënten wordt een hartinfarct voorafgegaan door een periode van onstabiele angina pectoris, die zich manifesteert door pijn op de borst in rust. Deze periode kan een verschillende duur hebben - van enkele dagen tot een maand. Op dit moment ontwikkelt de patiënt de zogenaamde voorlopers - symptomen die duiden op een dreigende hartramp. In de regel is er sprake van zwakte, verhoogde vermoeidheid, slaapstoornissen (moeilijk in slaap vallen, nachtelijk ontwaken), kortademigheid na lichte lichamelijke inspanning, gevoelloosheid van de ledematen of gevoel van kippenvel daarin. Er kunnen stoornissen zijn door de visuele analysator, hoofdpijn, bleekheid van de huid, koud zweet, stemmingswisselingen, angst, rusteloosheid. Trouwens,Patiënten kunnen klagen over misselijkheid, braken, brandend maagzuur.
De vermelde symptomen kunnen vanzelf verdwijnen en weer verschijnen, wat de reden is dat de patiënt ze negeert.
Tekenen van een hartaanval
Het eerste en meest opvallende teken van een hartinfarct is meestal pijn op de borst. Het heeft een hoge intensiteit, patiënten omschrijven het als dolkachtig, niet te stoppen. De brandende pijn is dringend, barst van aard (de zogenaamde anginale pijn). Het pijnsyndroom gaat gepaard met duizeligheid, koud zweet, ademhalingsmoeilijkheden, misselijkheid. De bloeddruk stijgt meestal tijdens een aanval en daalt vervolgens sterk of matig. De patiënt kan aritmie, tachycardie hebben. Vaak gaat de aanval gepaard met een droge hoest.
Een pijnaanval heeft vaak een golvend karakter, de pijn neemt dan af en wordt dan weer erger. De duur van een aanval is meestal 20-40 minuten, maar kan enkele uren en in sommige gevallen dagen duren. Een kenmerkend teken van een hartaanval, dat het onderscheidt van angina pectoris, is dat het nemen van nitroglycerine deze pijn niet verlicht.
Tegen het einde van de acute periode neemt de pijn af. Zijn persistentie in de acute periode kan wijzen op de ontwikkeling van ischemie van de peri-infarctzone of pericarditis. Tegen de achtergrond van necrose en inflammatoire veranderingen in de laesiefocus stijgt de lichaamstemperatuur. Koorts kan 10 dagen of langer duren - hoe groter het beschadigde gebied van de hartspier, hoe langer de koorts duurt. In dezelfde periode vertoont de patiënt meestal tekenen van arteriële hypotensie en hartfalen. De uitkomst van de ziekte hangt grotendeels af van het verloop van de acute periode. Als de patiënt in dit stadium overleeft, wordt deze gevolgd door een subacute periode, waarin de lichaamstemperatuur wordt genormaliseerd, het pijnsyndroom verdwijnt en de algemene toestand verbetert. In de postinfarctfase gaat de relatieve normalisatie van de toestand van de patiënt door.

Nitroglycerine bij een hartaanval kan de pijn niet verlichten, maar het is niet overbodig om het als onderdeel van de eerste hulp te gebruiken
Dit, de meest voorkomende vorm van hartaanval, wordt typisch of angina genoemd. Er zijn ook atypische vormen die van elkaar en van het anginale klinische beeld van de acute periode verschillen. In alle volgende stadia worden vergelijkbare symptomen waargenomen.
De astmatische vorm wordt gekenmerkt door kortademigheid, tot verstikking, en tachycardie - symptomen die een astmatische aanval nabootsen. Pijn in de regio van het hart is mild of helemaal afwezig. Deze vorm van de ziekte komt voor in ongeveer 10% van de gevallen en ontwikkelt zich gewoonlijk bij patiënten met een voorgeschiedenis van een myocardinfarct en bij oudere patiënten.
Cerebrovasculair myocardinfarct heeft symptomen die lijken op die van een beroerte. De patiënt heeft hoofdpijn, duizeligheid, desoriëntatie in de ruimte, bewustzijnsstoornissen tot aan het verlies ervan, soms gaan de beschreven manifestaties gepaard met braken. De cerebrovasculaire vorm is goed voor ongeveer 5% van alle gevallen van een hartaanval, de frequentie van voorkomen neemt toe met de leeftijd.
Bij de gastralgische vorm van een hartaanval wordt pijn waargenomen in de bovenbuik met straling naar de rug. De pijn gaat gepaard met hik, brandend maagzuur, opgeblazen gevoel, boeren, misselijkheid, braken en soms diarree. De aanval bootst een verergering van pancreatitis of een door voedsel overgedragen ziekte na. Deze vorm van de ziekte wordt in ongeveer 5% van de gevallen geregistreerd.
Bij een aritmisch infarct zijn hartritmestoornissen het belangrijkste symptoom. Pijn op de borst is mild of afwezig. De aanval gaat gepaard met kortademigheid, toenemende zwakte. Deze vorm van myocardinfarct wordt bij 1-5% van de patiënten gediagnosticeerd.
Met een gewist formulier wordt de overgedragen hartaanval vaak later gedetecteerd, wat een toevallige vondst is bij het uitvoeren van een elektrocardiografisch onderzoek om een andere reden. Pijn bij dit type hartaanval is afwezig of zwak, er is een verslechtering van de algemene gezondheid, verhoogde vermoeidheid, kortademigheid. Deze vorm van hartaanval komt meestal voor bij patiënten met diabetes mellitus.
De gevolgen van een uitgestelde hartaanval
Complicaties van een hartaanval kunnen optreden vanaf de eerste uren na het begin van de ziekte, hun uiterlijk verslechtert de prognose aanzienlijk.
In de eerste dagen treden vaak hartritmestoornissen op. Boezemfibrilleren is een van de ernstigste complicaties van een myocardinfarct, aangezien het kan overgaan in boezem- en ventrikelfibrilleren, wat in veel gevallen fataal is. In de vroege postinfarctperiode worden in alle gevallen hartritmestoornissen in verschillende mate geregistreerd, in de late postinfarctperiode - bij ongeveer 40% van de patiënten.
De ontwikkeling van linkerventrikelhartfalen bij een patiënt die een hartaanval heeft gehad, manifesteert zich door cardiale astma en in ernstige gevallen - longoedeem. Linker ventrikel hartfalen kan ook cardiogene shock veroorzaken, een andere complicatie die fataal kan zijn. Cardiogene shock manifesteert zich door een daling van de bloeddruk onder 80 mm Hg. Art., Tachycardie, acrocyanose, bewustzijnsverlies.
De breuk van spiervezels in de necrosezone veroorzaakt harttamponnade, waarbij bloed in de pericardholte stroomt. Bij uitgebreide myocardiale schade is ventriculaire ruptuur mogelijk, waarvan de kans het grootst is in de eerste 10 dagen na de aanval.

Ventrikelfibrilleren is een ernstige en fatale complicatie van een hartaanval
Bij 2-3% van de patiënten treedt een blokkering van de longslagader op door een trombus, die meestal fataal is.
Complicatie van een myocardinfarct door trombo-embolie wordt waargenomen bij 5-7% van de patiënten.
Acute psychische stoornis compliceert een hartaanval in ongeveer 8% van de gevallen.
3-5% van de patiënten met een hartaanval krijgen maag- en darmzweren.
In 12-15% van de gevallen wordt een hartinfarct gecompliceerd door chronisch hartfalen.
Een formidabele late complicatie is het postinfarct-syndroom (Dressler-syndroom), veroorzaakt door een abnormale reactie van het immuunsysteem op necrotisch weefsel. Auto-immuunontsteking kan zowel nabijgelegen als afgelegen lichaamsweefsels aantasten, zoals gewrichten. Postinfarct-syndroom kan zich manifesteren door gewrichtspijn, koorts, pleuritis, pericarditis. Deze complicatie treedt op bij 1-3% van de patiënten.
Eerste hulp
Als u een hartaanval vermoedt, moet u onmiddellijk een ambulance bellen. Voor haar aankomst moet de persoon eerste hulp krijgen. De patiënt moet worden geprobeerd te kalmeren, te gaan zitten, hem zuurstof te geven, om strakke kleding los te maken en de ramen in de kamer te openen. Als u nitroglycerine bij de hand heeft, moet u de patiënt een pil geven. Het medicijn zal de pijn niet verlichten, maar het zal nog steeds de coronaire circulatie helpen verbeteren. De patiënt mag niet alleen worden gelaten totdat de ambulance arriveert. Als hij het bewustzijn verliest, moet u onmiddellijk met hartmassage beginnen.
Diagnostiek
De belangrijkste methode voor het diagnosticeren van een hartaanval is ECG, elektrocardiografie. Daarnaast worden echografie van het hart (echocardiografie) en een biochemische bloedtest uitgevoerd. Een van de methoden die specifiek zijn voor een infarct om de diagnose te bevestigen, is de troponinetest, die zelfs kleine myocardschade kan detecteren. De toename van troponine in het bloed wordt enkele weken na de aanval opgemerkt.

De belangrijkste methode voor het diagnosticeren van een hartaanval is ECG
Behandelingstactieken
Eerste hulp bij een hartaanval is het verbeteren van de bloedtoevoer naar het hart, het voorkomen van trombose en het in stand houden van de vitale functies van het lichaam. Verdere behandeling is gericht op een zo vroeg mogelijke necrose-littekenvorming en een zo volledig mogelijke revalidatie.
Het succes van revalidatie hangt grotendeels af van hoe verantwoord de patiënt omgaat met de voorgeschreven behandeling en aanbevelingen voor het veranderen van levensstijl. Om terugval te voorkomen (herhaald infarct ontwikkelt zich in meer dan een derde van de gevallen), is het noodzakelijk om slechte gewoonten te laten varen, een dieet te volgen, voor voldoende fysieke activiteit te zorgen, het lichaamsgewicht aan te passen, de bloeddruk en het cholesterolgehalte in het bloed onder controle te houden en overwerk en psycho-emotionele overbelasting te vermijden - dan is het elimineren van alle factoren die bijdragen aan de ontwikkeling van een hartinfarct.
Video
We bieden voor het bekijken van een video over het onderwerp van het artikel.

Anna Aksenova Medisch journalist Over de auteur
Opleiding: 2004-2007 "Eerste Kiev Medical College" specialiteit "Laboratoriumdiagnostiek".
Foutje in de tekst gevonden? Selecteer het en druk op Ctrl + Enter.