- Auteur Rachel Wainwright wainwright@abchealthonline.com.
- Public 2024-01-15 20:02.
- Laatst gewijzigd 2025-11-02 20:14.
Multipel myeloom
De inhoud van het artikel:
- Oorzaken en risicofactoren
-
Formulieren
Röntgenvormen
- Ziektestadia
- Myeloom symptomen
- Diagnose van multipel myeloom
-
Myeloma-behandeling
- Antineoplastische behandeling
- Ondersteunende zorg
- Mogelijke complicaties en gevolgen
- Voorspelling
- Preventie
- Video
Multipel myeloom is een type bloedkanker, een kwaadaardige transformatie van plasmacellen (gedifferentieerde B-lymfocyten, een subtype van leukocyten die deel uitmaken van het immuunsysteem en antilichamen aanmaken die het lichaam helpen infecties te bestrijden). Normaal gesproken produceert het beenmerg plasmacellen (plasmacellen) en B-lymfocyten in de hoeveelheid die het lichaam nodig heeft. Op een gegeven moment mislukt dit proces en in plaats van normale cellen beginnen atypische (tumor) plasmacellen te worden geproduceerd, die geleidelijk de normale cellen in het beenmerg vervangen. In plaats van antilichamen produceren deze cellen paraproteïnen, eiwitten die nierweefsel beschadigen.

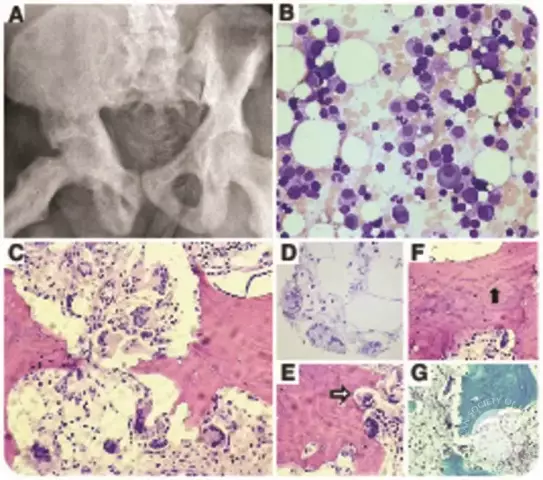
Myeloom wordt gekenmerkt door meerdere laesies, voornamelijk van platte botten, inclusief de botten van de schedel
Multipele tumorhaarden komen voor bij myeloom, voornamelijk in het beenmerg, maar ook in botten (vaak plat, zoals schedelbeenderen en ribben, maar buisvormige botten, met name het dijbeen, kunnen ook beschadigd raken), lymfeklieren en andere organen. De veelheid aan laesies is te wijten aan een andere naam voor de ziekte van myeloom - multipel myeloom. Omdat tumorcellen paraproteïne produceren, wat de ziekte verwijst naar paraproteïnemische hemoblastose, kwaadaardige immunoproliferatieve ziekten.
In wezen zijn ouderen - 70 jaar en ouder vatbaar voor myeloom, hoewel jonge mensen onder de 40 ook af en toe ziek worden, mannen zijn iets meer kans dan vrouwen (de verhouding tussen zieke mannen en vrouwen is 1,4: 1). Om een onbekende reden komt deze ziekte bij mensen van het negroïde ras twee keer zo vaak voor als bij alle andere.
Synoniemen: multipel myeloom (MM), plasmacytoom, ziekte van Rustitsky-Kalera (genoemd naar de wetenschappers die de ziekte voor het eerst beschreven).
Myeloomcode volgens ICD 10 - C90 (multipel myeloom en maligne plasmacelneoplasmata).
Oorzaken en risicofactoren
De reden voor de maligniteit van plasmacellen is niet vastgesteld. Vermoedelijk is er een genetische aanleg. Virale infecties, ioniserende straling (inclusief bestralingstherapie), kankerverwekkende stoffen, cytostatica (chemotherapie), chronische intoxicatie kunnen als mutagene factoren werken. Bij 10% van de mensen met monoklonale gammopathie verandert het in myeloom.
Predisponerende factoren omvatten alles wat een onderdrukkend effect heeft op het immuunsysteem: zwaarlijvigheid, slechte gewoonten, een ongezonde levensstijl, stressinstabiliteit, enz.
Formulieren
Er zijn verschillende classificaties van MM.
Door klinische manifestaties:
- symptomatisch;
- asymptomatisch (smeulend);
- monoklonale gammopathie van onbepaalde significantie (MGUS).
Cellulaire samenstelling:
- flamocytisch;
- plasmablastic;
- polymorfe cel;
- kleine cel.
Afhankelijk van de prevalentie van foci:
- brandpunt;
- diffuus brandpunt;
- diffuus.
Afhankelijk van het type paraproteïne dat wordt geproduceerd:
- G-myeloom (75% van alle gevallen);
- Een myeloom;
- D-myeloom;
- E-myeloom;
- Bence-Jones-myeloom;
- M-myeloom;
- niet-secreterend (de laatste twee zijn zeldzame vormen).
Met de rest:
- langzaam vorderend;
- snel vordert.
Röntgenvormen
Volgens Reinberg:
- meervoudig brandpunt;
- diffuus poreus;
- geïsoleerd.
Volgens Lemberg:
- brandpunt;
- knoestig;
- mesh;
- osteolytisch;
- osteoporotisch;
- gemengd.
Ziektestadia
Er zijn drie stadia in het beloop van multipel myeloom:
- Eerste.
- Uitgebreid.
- Terminal.
Er zijn verschillende criteria om ze te bepalen.
Het International Scoring System (ISS) is gericht op de hoeveelheid bèta-2-microglobuline (β2M) en serumalbumine:
- β2M <3,5 mg / l, albumine ≥ 3,5 g / dl.
- β2M <3,5 mg / l, albumine <3,5 g / dl; of β2M 3,5-5,5 mg / l, albumine doet er niet toe.
- β2M ≥ 5,5 mg / l.
Het ISS-systeem heeft een aantal beperkingen die samenhangen met het feit dat in sommige gevallen de gehalten aan albumine en bèta-2-microglobuline kunnen veranderen onder invloed van bijkomende ziekten, bijvoorbeeld diabetes mellitus. Daarom wordt aanbevolen om dit stadiëringssysteem te correleren met de klinische classificatie van Dury - Salmon (B. Durie, S. Salmon), volgens welke de stadia als volgt worden gedefinieerd:
- Hemoglobine> 100 g / l; bloedcalcium is de norm; serum paraproteïne <50 g / l voor IgG of <30 voor IgA; uitscheiding van Bens-Jones-eiwit (lichte ketens van immunoglobuline) in de urine <4 g / dag; enkelvoudig plasmacytoom of osteoporose of de afwezigheid van beide (om stadium I te bepalen, moet aan alle bovenstaande criteria worden voldaan).
- Criteria die niet voldoen aan fase I of fase III.
- Hemoglobine 120 mg / l; serum paraproteïne> 70 g / l voor IgG, en> 50 g / l voor IgA; uitscheiding via de urine van Bens-Jones-eiwit> 12 g / dag; drie of meer foci van osteolyse (om stadium III te bepalen, is naleving van slechts één van de opgesomde criteria voldoende).
Elk van de drie fasen van de Dury-Salmon-classificatie is onderverdeeld in de subgroepen A en B, afhankelijk van het serumcreatininegehalte, dat dient als indicator voor de nierfunctie:
- Creatinine <2 g / dl (<177 μmol / l).
- Creatinine> 2 g / dl (> 177 μmol / l).
Myeloom symptomen
Voordat de eerste symptomen verschijnen, verloopt de ziekte gedurende lange tijd asymptomatisch (deze periode kan van 5 tot 15 jaar zijn). Op dit moment kan een hoge ROE, paraproteïnemie en bij de analyse van urine proteïnurie worden gedetecteerd in een bloedtest. Maar aangezien het aantal plasmacellen in het beenmerg niet toeneemt, kan de diagnose niet worden gesteld.
Het gevorderde stadium wordt gekenmerkt door het optreden en de groei van symptomen, die zich manifesteren door een aantal syndromen, die bij verschillende patiënten een verschillende mate van ernst hebben.
| Syndroom | Omschrijving |
| Botschade | Symptomen worden geassocieerd met zowel focale tumorgroei van plasmacellen in de vorm van bottumoren, als met het feit dat plasmacellen stoffen synthetiseren die lysis bevorderen, d.w.z. vernietiging van botweefsel. Allereerst lijden platte botten (botten van het bekken, schedel, schouderbladen, ribben, wervelkolom) minder vaak - buisvormige botten (dijbeen, opperarmbeen). Als gevolg hiervan is er intense pijn in de botten, verergerd door druk, tijdens beweging, pathologische (niet veroorzaakt door trauma) botbreuken, botafwijkingen verschijnen. |
| Schade aan het hematopoëtische systeem | Leukopenie, trombocytopenie, plasmacellen in perifeer bloed, verhoogde ROE, myelogramgehalte van plasmacellen> 15% (bij sommige vormen van MM vertoont het myelogram mogelijk geen afwijkingen). |
| Eiwitpathologie-syndroom | Het wordt veroorzaakt door de overproductie van paraproteïnen (pathologische immunoglobulinen of Bens-Jones-eiwit), die gepaard gaat met hyperproteïnemie (manifesteert zich door dorst, droge huid en slijmvliezen), proteïnurie, het verschijnen van koude antilichamen (manifesteert zich door koude allergie, acrocyanose, trofische aandoeningen in de ledematen), amyloïde die delen van het lichaam waar amyloïde-afzetting heeft plaatsgevonden, vergroting van de lippen en tong). |
| Myeloom nefropathie | Het wordt waargenomen bij 80% van de patiënten met MM, gekenmerkt door de ontwikkeling van chronisch nierfalen, dat zich manifesteert door zwakte, misselijkheid, verminderde eetlust en gewichtsverlies. Oedeem, ascites, hypertensie (een van de diagnostische symptomen) zijn niet kenmerkend. |
| Visceraal syndroom | Als gevolg van de infiltratie van tumorplasmacellen ontwikkelen zich in alle inwendige organen laesies van de lever, milt (vaker), maagdarmkanaal, borstvlies (minder vaak) met de ontwikkeling van kenmerkende symptomen. |
| Secundaire immunodeficiëntie | Gevoeligheid voor infecties, veel voorkomende respiratoire virale aandoeningen zijn ernstig, vaak gecompliceerd door de toevoeging van een bacteriële infectie, infectie- en ontstekingsziekten van de urinewegen, gordelroos, schimmelinfecties zijn niet ongewoon. |
| Verhoogde viscositeit van het bloed | Het wordt gekenmerkt door een verminderde microcirculatie, die zich manifesteert door verslechtering van het gezichtsvermogen, spierzwakte, hoofdpijn, de ontwikkeling van trofische huidlaesies, trombose. Het wordt waargenomen bij 10% van de patiënten met MM. |
| Hemorragisch syndroom | Het ontwikkelt zich door een afname van de functionaliteit van bloedplaatjes en de activiteit van bloedstollingsfactoren. Gemanifesteerd door bloedend tandvlees, neusbloedingen, meerdere hematomen. |
| Neurologisch syndroom | Het wordt veroorzaakt door plasmacelinfiltratie van de dura mater, vervorming van de botten van de schedel en wervels, compressie van de zenuwstammen door tumoren. Het manifesteert zich als perifere neuropathie, spierzwakte, verslechtering van alle soorten gevoeligheid, paresthesieën, verminderde peesreflexen en andere symptomen, afhankelijk van het gebied van de laesie. |
| Hypercalciëmie | Het wordt veroorzaakt door het uitlogen van calcium uit het botweefsel als gevolg van lysis. Het manifesteert zich door misselijkheid, braken, slaperigheid, bewustzijnsstoornissen, verlies van oriëntatie. |
Het terminale stadium wordt gekenmerkt door verergering van bestaande symptomen, snelle vernietiging van botten, proliferatie van tumoren in aangrenzende weefsels, toenemend nierfalen, ernstige bloedarmoede en infectieuze complicaties.
Diagnose van multipel myeloom
De belangrijkste symptomen van multipel myeloom zijn beenmergplasmacytose (> 10%), osteolysehaarden, M-gradiënt (monoklonaal eiwit) of Bence-Jones-eiwit in serum of urine. Het is op deze borden dat een diagnostische zoektocht wordt uitgevoerd met een verdenking van een ziekte, en voor de diagnose is het voldoende om plasmacytose en een M-gradiënt (of Bens-Jones-eiwit) vast te stellen, ongeacht de aanwezigheid van botveranderingen.

Bij multipel myeloom wordt een overmaat aan plasmacellen in het beenmerg aangetroffen
De volgende diagnostische methoden worden gebruikt:
- Röntgenfoto van de schedel, borst, bekken, wervelkolom, schoudergordel, opperarmbeen en dijbeen.
- Spiraalvormige computertomografie.
- Magnetische resonantie beeldvorming.
- Positron-emissietomografie.
- Beenmergaspiratiebiopsie om het myelogram te bepalen.
- Laboratoriumanalyses van bloed en urine.
- Cytogenetisch onderzoek.
Botlaesies en extraossale laesies bij multipel myeloom worden afgekort als CRAB:
- C - Calcium (calcium) - hypercalciëmie, Ca-gehalte> 2,75;
- R - Nier (nier) - verminderde nierfunctie, serumcreatinine> 2 mg / dL;
- A - Anemie (anemie) - normocytisch en normochroom, hemoglobine <100 g / l;
- В - Bot (bot) - brandpunten van osteolyse, pathologische fracturen, osteopenie, enz.
Differentiële diagnose wordt uitgevoerd met de volgende pathologieën:
- andere monoklonale gammopathieën;
- polyklonale hypergammaglobulinemie;
- reactieve polyklonale plasmacytose;
- botmetastasen.
Myeloma-behandeling
Multipel myeloom is ongeneeslijk, maar een adequate behandeling stelt u in staat om een stabiele remissie te bereiken en deze langdurig aan te houden.
De therapie wordt in twee richtingen uitgevoerd: antitumor (etiotroop) en ondersteunend (symptomatisch).
Antineoplastische behandeling
Het wordt voorgeschreven rekening houdend met de leeftijd van de patiënt en de aanwezigheid van bijkomende ziekten. Patiënten jonger dan 70 jaar of ouder dan 70 jaar zonder gelijktijdige pathologie krijgen 4-6 cycli polychemotherapie voorgeschreven, waarna hematopoëtische cellen worden gemobiliseerd, gevolgd door hooggedoseerde chemotherapie (myeloablatie) gevolgd door ondersteunende autologe stamceltransplantatie. In de toekomst, na 3-4 maanden, wordt overwogen om nog meerdere kuren polychemotherapie of een andere autotransplantatie van stamcellen uit te voeren.
Patiënten met contra-indicaties voor een dergelijke behandeling (patiënten ouder dan 70 jaar met gelijktijdige pathologie) krijgen polychemotherapie voorgeschreven.
Ondersteunende zorg
Uitgevoerd in de volgende gebieden:
- het behandelen van nierfunctiestoornissen;
- onderdrukking van osteolyse;
- eliminatie van hypercalciëmie;
- behandeling van het syndroom van hoge bloedviscositeit;
- bloedarmoede behandelen;
- verlichting van pijnsyndroom;
- antitrombotische therapie;
- preventie van infectie.
Bij de asymptomatische vorm van multipel myeloom is behandeling niet vereist; medisch toezicht is voldoende.
Mogelijke complicaties en gevolgen
Multipel myeloom kan transformeren in acute plasmablastische leukemie of lymfosarcoom.
Voorspelling
Afhankelijk van de vorm van myeloom en de gevoeligheid voor de behandeling, kan bij 40-80% van de patiënten 5-jaarsoverleving worden bereikt. De ongunstige prognostische factoren zijn onder meer terugval; na elke terugval is remissie moeilijker te bereiken. De dood komt in de meeste gevallen voor door ernstige infectieuze complicaties.
Preventie
Preventie van multipel myeloom bestaat uit het vermijden van contact met kankerverwekkende en giftige stoffen en het handhaven van een gezonde levensstijl.
Video
We bieden voor het bekijken van een video over het onderwerp van het artikel.

Anna Kozlova Medisch journalist Over de auteur
Opleiding: Rostov State Medical University, specialiteit "General Medicine".
De informatie is gegeneraliseerd en wordt alleen ter informatie verstrekt. Raadpleeg uw arts bij het eerste teken van ziekte. Zelfmedicatie is gevaarlijk voor de gezondheid!